多職種の医療スタッフを対象とした疼痛コントロール勉強会を実施し、計19名の職員が参加しました。
日時 :平成24 年7 月17 日(火)
19:00~20:00
テーマ:がん、非がんの患者に対する疼痛コントロール
場所 :筑波大学附属病院 第1会議室
対象 :筑波大学附属病院の医師、看護師、薬剤師、多職種の医療スタッフ
研修会の目的
疼痛コントロールの基本について、多職種の医療スタッフが学習することで、緩和ケアの実践に結び付けることを目的としました。

研修会の内容
節電の関係で冷房が切れた会議室の中、参加者全員汗だくになりながらも、 熱気あふれる勉強会が実施されました。参加者数の職種ごと内訳は、 医師:7名、看護職:10名、事務系職員:2名でした。

一昔前までは、疼痛コントロール ⇒ 末期がん患者、というイメージが強かったようですが、 現在増加している高齢化に伴う病気には、完治しないものが多いため、 がん以外の病気でも、痛みをコントロールすることが重要になってきています。 欧米では、緩和ケア対象者の半分程度が非がんの患者さんだそうです。

今回の勉強会は、緩和ケアセンターの木澤副部長が講師です。 緩和ケアは、がんであっても非がんであっても基本的には変わらないことから、 今回のテーマとなったそうです。
具体的な症例を基に、 ①痛みの評価、②薬、③薬以外のケア、の3つについて、 参加者からも意見を求めながら話されました。
痛みの評価は曇りのない目で (☆_☆)
がんの患者さんでも、痛みが別の原因(例えば、盲腸)からくることもあるので、 痛みのアセスメントは曇りのない目で見る必要があることが、まず説明されました。
痛みがあると、その強さに関心が向きがちですが、それだけでなく、 痛みの性質(どのような痛みなのか?)や、痛みのパターン(どんな時に痛むのか?)など、 複眼的にみて評価することの大切さが述べられました。
神経学的な分類では、下図のように侵害受容性疼痛(内臓痛、体性痛)と神経障害性疼痛に分けられ、 それぞれでどのような痛みかが異なるそうです。
図. 痛みの分類
| 分類 | 痛み | 治療の特徴 | |
|---|---|---|---|
| 侵害受容性疼痛 | 内臓痛 | 局在があいまいで、ズーンと鈍い痛み | オピオイドが効きやすい |
| 体性痛 | 局在のはっきりした、ズキッとする明瞭な痛み | 頓用薬が必要となることが多い | |
| 神経障害性疼痛 | しびれる、電気が走るようなジンジンする痛み | オピオイドが効きにくく、鎮痛補助薬が必要になることが多い | |
痛みによって日常生活が障害されているようなら、すぐにケアが必要なので、 まず「何の痛みなのか」あたりを付けそれによりケアを開始し、 検査や適切と思われる薬を使ってみた結果により、また対応していくことになるそうです。
知らずに使っている?! 薬の有効時間

薬についてのセッションは、まず「ロキソプロフェンのTmax(最高血中濃度到達時間)は? (血中濃度)半減期は?」という質問から始まりました 。睡眠導入剤を使う際には気にするこうした情報も、鎮痛薬だと、 意外と知らずに使われている例があるそうです。
慢性の痛みには、どういう薬が適切なのか、薬の特徴を知っていなければ選べません。 例えば、ロキソプロフェンでは、Tmaxは30分と短いのですぐ効く一方、半減期も75分と短く、 慢性の痛みには一日に三食飲んでも痛む時間帯ができてしまいます。 「それでいいの?」との木澤先生の問いかけで、 疼痛の種類により薬剤を選ばなければ痛みは抑えられないことを学びました。
薬の特徴や副作用を理解した上で、投薬治療を始めることの重要性が強調された後に、 実際に薬を使う場合には、WHO(世界保健機関)の三段階除痛ラダー(下図)に沿って、 痛みの強さに応じた薬を選択することが推奨されました。 まずNSAIDs(非ステロイド性消炎鎮痛薬)の副作用の少ない薬から始め、 効果が十分でなければ、オピオイド(≒麻薬)を副作用を抑える薬と一緒に、 効果と副作用のバランスをみながら追加する。退院時などには、 痛みが悪化した時の次の手段(レスキュー・ドーズ)を用意し、 患者さんにも伝えておくことで、患者さんが自ら痛みをコントロールできると述べられました。
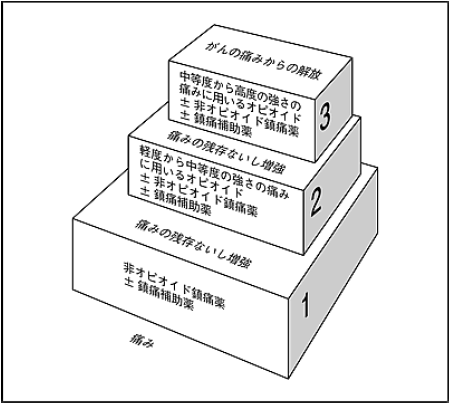
三段階除痛ラダー(WHO方式)
日本緩和医療学会緩和医療ガイドライン作成委員会編集
『がん疼痛の薬物療法に関するガイドライン(2010年版)』より転載
(http://www.jspm.ne.jp/guidelines/pain/2010/chapter02/02_03_03.php)
ただし、日本でオピオイドを投薬しようとすると、 非がんでは4種類の選択肢しかなく(欧米では何でも使えるそうです)、 さらに中毒などの心配から、投薬がためらわれることもあるそうです。 痛みがあるときは、麻薬独特の快感などが得られないので、中毒にはならないということが、 よく理解されていないことがあるようです。実際に、木澤先生の経験からも、 麻薬中毒になる疼痛患者さんは、まずいないそうです。慢性疼痛の場合、 こうした誤解をとき、適切に薬を使うことも患者さんのQOLの改善のために重要とされました。
薬での緩和に限界はあっても、ケアの工夫には限界がない!
最後に、薬以外にも、人とのふれあい、睡眠、リラックス、マッサージなど、 痛みを和らげるケアが多くあることが示され、薬にはそれぞれに効果の限界があるが、 ケアには限界がないとされました(だからこそ、疼痛のケアは大変な仕事ともいえます)。

痛みを伝えることは、患者さんにとって自分のネガティブな側面に向き合わなければならないことでもあり、 簡単ではないことが説明された後、ケアの工夫ができることを伝えることで、 患者さんを救うこともできるというお話しで、勉強会が締めくくられました。

終了後も、木澤先生に熱心に質問する参加者の姿がありました。 患者さんのケアに向き合うみなさんの、日々の真剣な取り組みがうかがわれる勉強会となりました。