| 構成員(2025年4月1日現在) | |
|---|---|
| 部長 | 和田 哲郎(診療教授) |
| 副部長 | 明石 義正(准教授) 小川 孝二郎(病院講師) |
| GRM | 山田 緑、遠藤 貴子、山中 陽平、平井 理心、茂木 芳賢 |
| 部員 | 阿部 源司、上原 志乃舞 |
| 品質・安全管理課 | 渡邉 一義、黒澤 典善 |
(1)良い医療サービスを提供する支援をするのが、私達の仕事です。
筑波大学附属病院は、明日の世代を担う医師や看護師を養成するために「良い医療・模範となる医療」を行っています。また、さまざまな健康上の問題をかかえる方々に対して、他の施設では行っていない高度先進的な医療を必要に応じて提供するなど、新しい医療技術を開発することにも力を注いでいます。
医療安全管理部は、皆様に良い医療を提供できるよう支援する部門です。良い医療とは何か、良い医療をどのように実現するのか、いつも考えています。そして、病院で働く全職員に問いかけています。
病院には、医師、看護師、薬剤師、技師、事務職員など多くの職員が働いており、それぞれが専門的技術を有しています。私達は、職員一人一人がその能力を十分に発揮すること、そして力をあわせることが、全体としてバランスのとれた良い医療を行うために大切であると考えています。
(2)どうすれば良い医療が受けられるのでしょうか?
一人一人の患者さんに行われる医療は、それぞれ違います。つまり、医療はすべてオーダーメードです。最良の医療は、(a)適切な診断に基づき、(b)十分な知識とよく吟味された治療方針のもとに、(c)よく準備された適切な手順で実行されます。私達は1年間に、外来ではのべ約32万2千人、入院では約2万6千人の方々を毎年診療しており、多くの皆様にご満足いただいていると自負しております。
しかしながら、最良の医療は一つとは限りません。また、人に寿命があるように、どんなに努力しても医療には限界があることも事実です。皆様にはあまりに過度な期待をしていただかないように、(d)病気や治療法について詳しくご説明いたしますからよく学んでください。また、(e)複数の方法が考えられるときはもっとも自分に合った方法を選んでください。
私達はどんな状況でも患者さんにとって最善の方法を選べるように支援いたしますから、まずは受け持ちの医師に積極的にご相談しご希望をおっしゃってくださるようお願い申し上げます。
(3)私達はこのようなことをしています。
(a)適切な診断
チーム医療のあり方、中央診療施設(中央放射線部や検査部など)との連繋、 診療録の記載、さまざまな情報伝達の手段やコミュニケーションの技法について教育的活動を行っています。
(b)十分な知識とよく吟味された治療方針
標準的医療を示すガイドラインを収集し、必要に応じ職員に呈示できるようにしています。医学のみでなく看護学や医療制度に関する教育や啓蒙にも努力しています。
(c)よく準備された適切な手順
医療行為に伴う誤りを減らし、事故を防止するために、誤り易い手順の発見と防止対策の立案、もし不適切なことが起きてしまったときでも、悪い結果に結びつかないようにする方法の立案、およびこれらの実現に努めています。
(d)病気や治療法についてご説明いたしますからよく学んでください
インフォームドコンセントの方法と重要性を全職員に周知させ実行させるように努力しています。また、トラブル発生時にはコンフリクトマネージメントについて助言しています。
(e)複数の方法があるときは自分にもっともよい方法を選んでください
さまざまな利害がある中で、医療を受ける人がもっともよい方法を選んでいただけるよう支援しています。
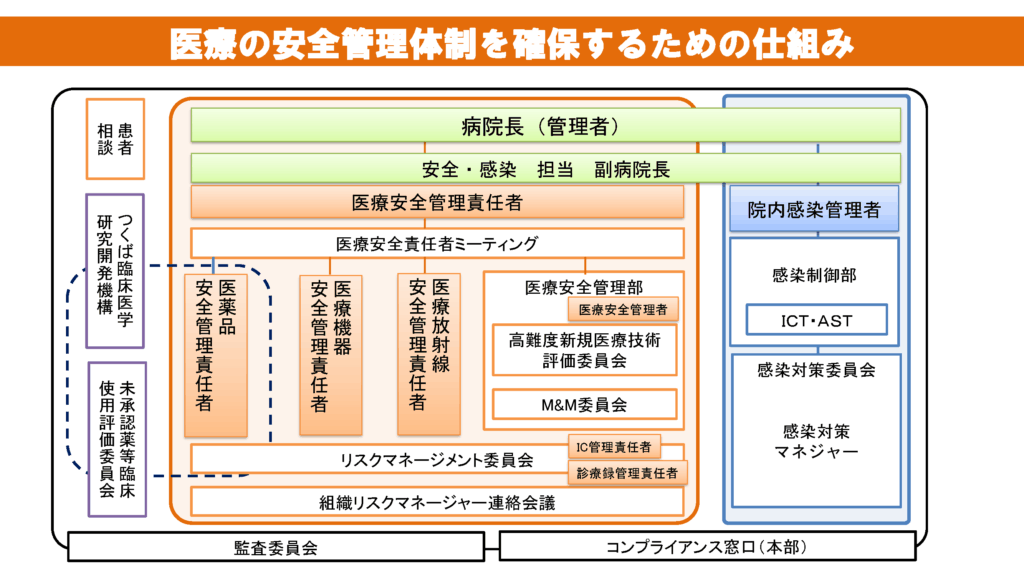
(4)本院におけるリスクマネージメント体制
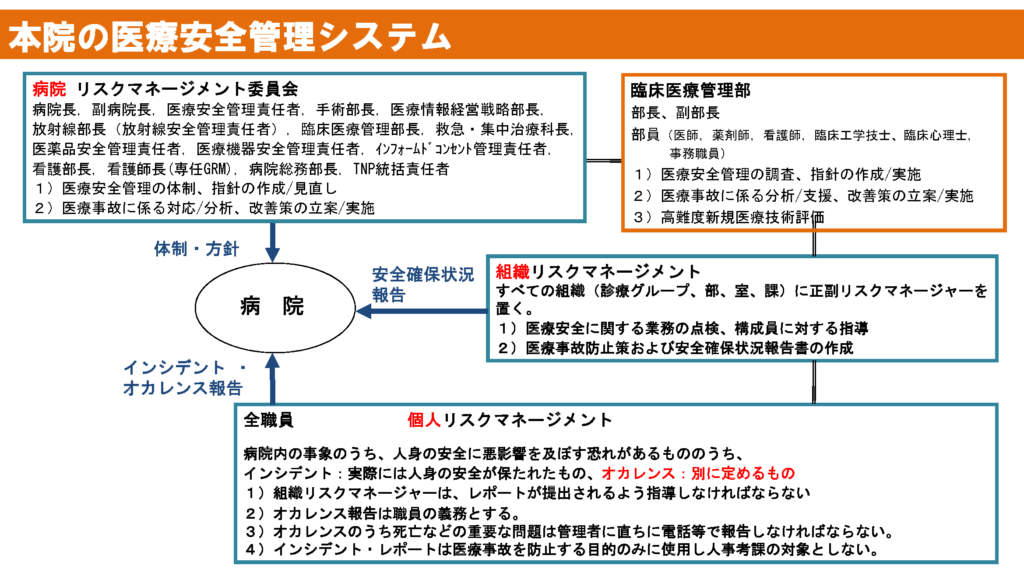
本院のリスクマネージメント体制は3層構造です。
個人
まず大切なのは個人レベルのリスクマネージメントです。職員一人一人が 日常の業務の中で患者さんの安全に配慮する意識を持ち続けることです。ここではヒヤリ・ハッとしたこと(インシデント)や起こってしまったこと(オカレンス)をお互いに伝え合うことが大切です。その中では、どうしてそうなったのか、これからどうすればよいか、などを自ら考え、仲間同志で教え合い、医療安全管理部のスタッフと話し合います。
組織
次に、組織レベルのリスクマネージメントがあります。それぞれ専門化された「組織」が考える安全配慮です。複数の専門家が、手術や検査や投薬を安全に行う方法を、専門的視点から詳しく検証した後に、組織内で実行します。病院長は、各組織がこの作業を毎月行うこと、その内容を定期的に報告することを義務付けています。
病院
最後は、病院レベルのリスクマネージメントです。「病院」が病院全体の視点で考える安全施策です。リスクマネージメント委員会とは、本院の医療安全に関する最上位の議決機関であり、病院管理者など15名が毎月必ず集まって、1)主なインシデントとすべてのオカレンスを把握します。2)組織から報告された安全確保状況を審議します。3)病院全体の安全施策を定めます。
例えば、全職員が守らなくてはいけないこと、複数組織が関与する業務の役割分担、大型の設備や人員配置による安全確保などを審議の上で決定します。
医療安全管理部は、この3層すべてに関わっています。3層すべてが、アクティブに活性化するよう、それぞれの対策が整合よく連繋できるよう、また確実に実行できるよう支援しています。病院の医療安全はこれらの総合力で決まります。そして安全は決して与えられるものではなく、自らの地道な努力によって構築されるものであることを私達は忘れないようにしています。
(5) 医療安全管理部の資料集
(a)医療事故防止マニュアル
2022年4月に院内事故防止マニュアル(第9版)を作成し、定期的に見直し、改正しています。本院ではリスクマネージメント(RM)委員会が毎月1回定期的に開催され、インシデント主要事例とオカレンス全例(インシデント、オカレンスの定義は「病院内で起きた医療行為を含むすべての事象のうち、患者、病院を訪れる者および職員等の人身の安全に悪影響を及ぼす恐れのあるものであり、別表(オカレンスリスト)に掲げるもの及び医療安全管理部長が定めるものとする」)を分析し、安全管理指針を作成するとともに医療事故の判断および事後対策を決定するなど、医療安全レベルの向上に努力しております。

(b)本院における医療事故と医療過誤
医療事故
疾病そのものではなく医療を通じて患者に発生した傷害を意味し、合併症、偶発症、不可抗力によるものも含まれます。医療事故は「過失によるもの」と「過失によらないもの」に大別されます。
医療過誤
医療事故のうち、①医療行為に過失があること、②患者に傷害があること、③過失と患者の傷害の間に因果関係があることの3要件が揃ったものを意味します。「過失によって発生した医療事故」と表現した場合には、医療過誤と同じ意味です。
影響度3b以上の医療過誤
医療過誤のうち、患者の傷害が下表(影響度分類)の3b以上のものを「影響度3b以上の医療過誤」と称し、その疑いがあるとき緊急リスクマネージメント委員会の招集を検討する等、病院が一体として対応することを定めています。
影響度分類
| レベル | 障害の継続性 | 障害の程度 | |
|---|---|---|---|
| レベル0 | ― | ― | エラーや医薬品・医療用具の不具合が見られたが、患者には実施されなかった |
| レベル1 | ― | なし(軽微) | 患者への実害はなかった(何らかの影響を与えた可能性は否定できない) |
| レベル2 | 一過性 | 軽度 | 処置や治療は行わなかった(患者観察の強化、バイタルサインの軽度変化、安全確認のための検査などの必要性が生じた) |
| レベル3a | 一過性 | 中等度 | 処置や治療を要した(消毒、湿布、皮膚の縫合、鎮痛剤の投与など) |
| レベル3b | 一過性 | 高度 | 濃厚な処置や治療を要した(バイタルサインの高度変化、人工呼吸器の装着、手術、入院日数の延長、骨折など) |
| レベル4a | 永続的 | 軽度~中等度 | 永続的な障害や後遺症が残り、機能障害や美容上の問題は軽度~中等度(後遺障害等級表において第10級~第14級相当)である |
| レベル4b | 永続的 | 中等度~高度 | 永続的な障害や後遺症が残り、機能障害や美容上の問題は中等度~高度(後遺障害等級表において第1級~第9級相当)である |
| レベル5 | 死亡 | 死亡(原疾患の自然経過によるものは除く) |
参考:身体障害者福祉法、民事交通事故損害賠償額算定基準(財団法人日弁連交通事故相談センター)
事故の分類
1.リスクマネージメント委員会において、患者への影響の度合いに基づき、影響度3b以上の医療過誤を「重要事故」、「主要事故」と「その他事故」に分類する。
「重要事故」は、患者の死亡または重篤かつ永続する臓器の機能障害を生じたものとする。
「主要事故」は、重要事故と比べ軽度ではあるが、相当程度の影響があったものとする。
「その他事故」は、重要事故、主要事故にはあたらないものをいう。
公表の内容
2.「重要事故」では、事故の経緯、対応、原因について公表し、再発防止対策については公表の時点で行われているものおよび計画されているものを公表する。
(c)インシデント・オカレンス件数
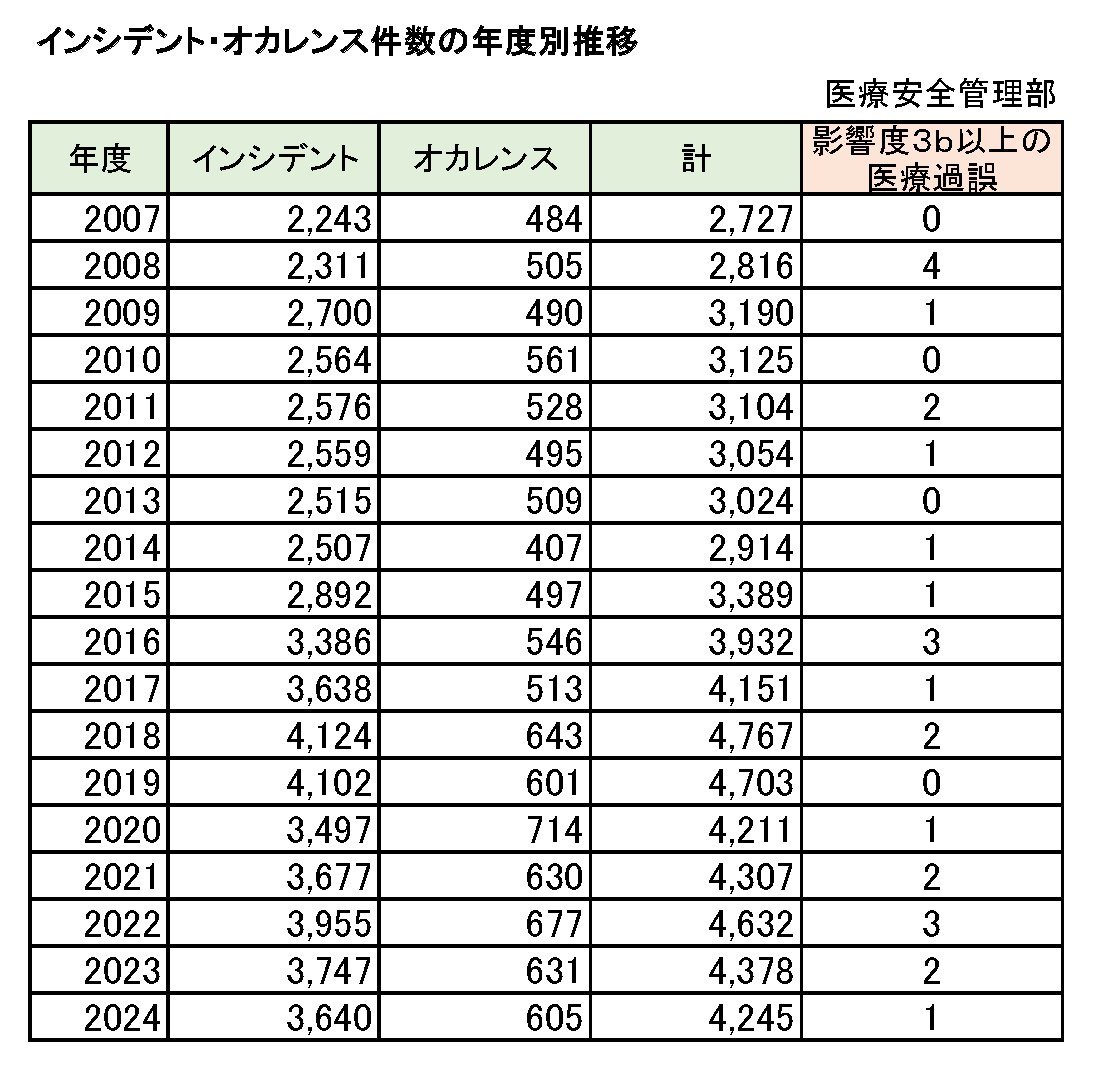
本院の安全管理システムと現況 ー2024年度報告ー
| インシデント | オカレンス | |
|---|---|---|
| 医師 | 446 | 274 |
| 看護師 | 2741 | 278 |
| 薬剤師 | 65 | 1 |
| 放射線技師 | 45 | 4 |
| 検査技師 | 34 | 6 |
| 事務職 | 54 | 24 |
| その他 | 255 | 18 |
| 計 | 3640 | 605 |
(d)組織リスクマネージャー連絡会議
組織リスクマネージャー連絡会議を毎月開催し問題点を討議しました。
組織リスクマネージャー連絡会議
組織リスクマネージャー連絡会議は、月1回開催されています。
本院のすべての組織(診療部グループ、部、室及び課)にリスクマネージャー、サブリスクマネージャーを置きました。
リスクマネージャーは、当該組織の安全確保状況について、定期的に点検し、システムの見直しや当該組織の構成員への指導・助言や医療事故防止のためのマニュアルの見直しなどを業務とし、積極的に担っています。
また、月1回の安全確保状況の報告もしなければなりません。
この会議は、リスクマネージャーおよびサブリスクマネージャーが集まり、院内で検討し定められた安全管理体制に関する方針や決定事項を報告し、組織の構成員に周知するのが、主な活動内容です。

(e)リスクマネージメント委員会
リスクマネージメント委員会活動状況について
委員会は、病院長をはじめとし、医療安全管理責任者、医薬品安全管理責任者、医療機器安全管理責任者、インフォームドコンセント管理責任者、副病院長、手術部長、放射線部長、医療情報経営戦略部長、医療安全管理部長、医学医療系教員、看護部長、病院総務部長、専任リスクマネージャー看護師長らで活動しています。開催は、月1回で全員の出席が求められています。

主な活動内容は、
- 毎月のインシデント・オカレンスの報告内容を検討しています。
1)インシデント・オカレンス件数の報告
2)全オカレンスの報告
状況、原因、患者への影響度、医療事故の判定に関する意見、対策などが報告され、2次報告の必要性や調査委員会の設置について、検討します。
3)インシデントの報告
重要なインシデントについて、状況、原因、患者への影響度、医療事故の判定に関する意見などが報告され、対策について検討します。 - 2次報告や調査委員会で検討された内容の報告および検討をします。
- 職員の研修内容などについて検討します。
- 医療安全管理部で検討している内容など報告し、討議します。例えば、院内の巡視計画などです。
- その他、医事紛争に対する支援に関すること、医療に係る安全の確保を目的とした改善のための方策に関する周知についてなど検討しています。
(f)教育および職員研修
- 学群教育では、ふれあい実習(M1)、講義「医療の安全性」(M4&M6)、「医療の有効性」(M6)、pre-BSLチュートリアル「診療・対話・よい医療」(M4)を行いました。
- 新規職員オリエンテーションでは、医療事故とリスクマネージメントの講演を行いました。
- 全職員を対象とする職員研修会を年2回行い、それぞれ2000名以上の職員が参加しました。
(g)その他の活動
M&M委員会では2024年度 335件の診療録を検証し、医療の質向上に役立てるため議論を深めました。
国立大学附属病院医療安全管理協議会での活動を通じて、他の国立大学病院と相互チェックを行い、連携して医療安全の向上に取り組んでいます。

